Indice
Resistenza antimicrobica: un problema urgente
I vaccini e i farmaci antimicrobici hanno scolpito la società come la conosciamo, sostenendo campi quali la medicina moderna e l’allevamento intensivo grazie alla prevenzione e alla cura di malattie un tempo incurabili. Questi interventi presentano però degli effetti collaterali: spingono i patogeni a evolversi per limitare l’efficacia dei farmaci.
La resistenza antimicrobica (antimicrobial resistance – AMR) è considerata il problema più allarmante ed urgente nel panorama della sanità pubblica mondiale. Si calcola che a causa della resistenza antimicrobica muoiano già 700,000 persone all’anno e si stima che nel 2050 questo numero raggiungerà i 10 milioni, superando le attuali morti annue complessive per cancro. Questo pericoloso fenomeno richiede un’azione congiunta di tutti i governi e le società del mondo, per evitare conseguenze catastrofiche.
La resistenza antimicrobica infatti impedisce la prevenzione ed il trattamento efficace di un numero crescente di malattie infettive, riguardando non solo le persone infette, ma anche la buona riuscita di altre comuni ed importanti procedure che necessitano dell’uso di antimicrobici efficaci in via preventiva, come operazioni chirurgiche o chemioterapia. Inoltre, il costo della sanità pubblica per i pazienti infetti con microorganismi resistenti è altissimo rispetto a quelli colpiti da microorganismi non resistenti, consumando risorse che potrebbero essere impiegate altrove.
In questo articolo definiremo il fenomeno della resistenza antimicrobica, lo contestualizzeremo e forniremo le strategie che si intende utilizzare per combatterlo.
Umanità e microorganismi: una convivenza lunga millenni
Come gli altri animali e le piante, il genere umano convive e co-evolve sin dalla sua nascita con un mondo di microorganismi, una parola che indica batteri, virus, funghi e parassiti che non vediamo ad occhio nudo.
Oggi sappiamo che delle popolazioni consistenti di microorganismi (chiamate collettivamente microbiota) convivono con noi occupando le superfici del nostro organismo, così numerosi che si stima che ospitiamo più di microorganismo per ogni cellula del nostro corpo. Questi microorganismi possono svolgere funzioni utili alla nostra sopravvivenza, come la digestione di alcune sostanze, in cambio di un ambiente favorevole dove vivere e riprodursi.
La coesistenza dell’uomo con i microorganismi però non è sempre pacifica. Per 3 milioni di anni di evoluzione umana, infatti, i microorganismi patogeni hanno decisamente tagliato l’aspettativa di vita dell’uomo a 25-35 anni, una cifra impensabile al giorno d’oggi. Solamente nel corso degli ultimi 250 anni, nei paesi più sviluppati si è raggiunta un’aspettativa di vita di 85 anni, grazie principalmente al progresso scientifico che ha fornito una nuova comprensione delle infezioni e del come prevenirle o combatterle.
Contro le infezioni: igiene, vaccini e antibiotici
Gli esseri umani hanno imparato a combattere le infezioni tramite tre principali strumenti: l’igiene ed i vaccini, due fondamentali misure preventive, e gli antimicrobici come gli antivirali, gli antibiotici, etc., la più comune arma terapeutica di cui disponiamo contro le malattie infettive.
Gli antimicrobici sono delle sostanze in grado di uccidere o inibire la crescita dei microorganismi sensibili al farmaco. Gli antibiotici, in particolare, sono gli agenti antimicrobici che uccidono i batteri. I primi antibiotici sono stati scoperti nei funghi, i quali si sono evoluti per produrre queste sostanze come forma di difesa contro i batteri che vivono nel loro habitat. Le osservazioni scientifiche di queste proprietà dei funghi culminarono nel 1928 con l’isolamento da parte di Alexander Fleming della penicillina, il famoso antibiotico che rivoluzionò per sempre il trattamento di malattie infettive prima incurabili.
Nonostante gli immensi benefici, fu presto chiaro che gli antibiotici non avrebbero costituito la risposta definitiva alla guerra contro i patogeni. Infatti il loro utilizzo ha portato ad un nuovo fenomeno: la resistenza agli antibiotici.
Il primo caso documentato di resistenza agli antibiotici risale al 1956, quando è stato isolato in Giappone un ceppo del batterio Shigella flexneri resistente a ben quattro diversi antibiotici.
Cos’è la resistenza agli antimicrobici?
La resistenza antimicrobica è quel fenomeno per cui col tempo l’esposizione dei microorganismi a sostanze antimicrobiche finisce per renderli resistenti alle stesse. I microorganismi diventano quindi insensibili ai farmaci, vanificando la somministrazione al paziente.
Lo sviluppo della resistenza all’agente antimicrobico si basa sui principi Darwiniani della selezione naturale. Sappiamo che all’interno di una popolazione, i microorganismi si replicano frequentemente e con essi il loro il materiale genetico. Nel tempo nei geni compaiono degli errori casuali o mutazioni spontanee, che si riflettono in modifiche delle componenti strutturali del microorganismo, rendendolo diverso dal microorganismo madre. Queste mutazioni possono favorire o sfavorire la sopravvivenza del microorganismo nel suo habitat rispetto al progenitore.
Se viene applicata dall’esterno una pressione selettiva, in questo caso l’esposizione ad un agente antimicrobico, solamente quegli organismi che casualmente presentano il materiale genetico mutato in maniera conveniente sopravviveranno e si replicheranno, prendendo il sopravvento. Il farmaco antimicrobico favorirà quindi solamente quei microorganismi che hanno mutato il bersaglio dell’antibiotico e quindi sono diventati resistenti. Questo accade ad esempio anche nel caso del Coronavirus, dove le mutazioni contribuiscono allo sviluppo delle varianti virali del Covid-19.
È importante capire che lo sviluppo della resistenza a farmaci e vaccini è un fenomeno inevitabile, ma è stato accelerato da alcuni comportamenti quali l’utilizzo improprio di antibiotici. Un esempio tipico è la somministrazione di antibiotici per curare infezioni virali (e non batteriche), come l’influenza o il raffreddore.
I microorganismi acquisiscono la resistenza dall’ambiente: la resistenza agli antibiotici
I microorganismi non acquisiscono la resistenza solamente tramite mutazioni spontanee dei loro geni, ma possono acquisire il gene mutato anche da altri microorganismi. Questo fenomeno è possibile grazie ad un meccanismo detto di trasferimento genico orizzontale (horizontal gene transfer – HGT), per cui il gene della resistenza agli agenti antimicrobici viene trasferito da microorganismo a microorganismo tramite un piccolo anello di DNA detto plasmide (coniugazione), o accidentalmente, durante l’infezione dei batteri da parte di batteriofagi (trasduzione).
A causa dello horizontal gene transfer (HGT) la diffusione dei geni che conferiscono resistenza agli antibiotici diventa più facile. I microorganismi infatti si trovano ovunque: negli umani, negli animali, nelle piante e nell’ambiente, e sono spesso organizzati in popolazioni complesse dove vivono a stretto contatto e si scambiano materiale genetico.
Il risultato è che sempre più microorganismi patogeni, cioè evoluti per infettare l’uomo, si dotano di pacchetti di geni facilmente trasmissibili che conferiscono la resistenza ad uno o più (talvolta a tutti) gli antimicrobici disponibili per combatterlo. Questi microorganismi vengono spesso chiamati “superbugs”.
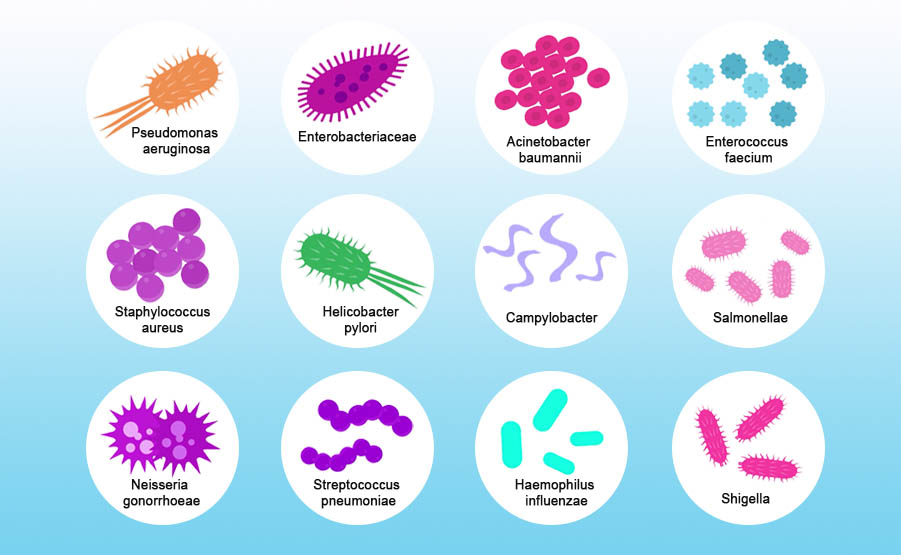
L’Organizzazione Mondiale della Sanità ha indicato in particolare 12 famiglie di batteri come le minacce più incombenti in fatto di resistenza antimicrobica, perché presto non sapremo più come eliminarli. Per questo si parla spesso di resistenza antibiotica, poiché gli antibiotici sono gli agenti antimicrobici utilizzati contro i batteri.
Quali sono le prospettive future contro la resistenza antimicrobica?
I governi si stanno attrezzando per affrontare il problema incentivando gli studi riguardanti le seguenti strategie:
- Sviluppo di nuovi antibiotici. Questa strategia è efficace nel breve termine, ma nel lungo termine porta inevitabilmente allo sviluppo di antibiotico resistenza anche contro le nuove sostanze.
- Vaccini. Strumenti profilattici di grande importanza, il cui sviluppo tuttavia richiede ancora diversi anni di tempo.
- Anticorpi monoclonali. Dall’analisi di soggetti protetti o vaccinati si possono identificare i target degli anticorpi che conferiscono la protezione immunitaria. Questi anticorpi possono quindi essere prodotti per la somministrazione dei pazienti come terapie d’urto.
- CRISPR-Cas9. Strumento che permette la modifica mirata di specifici geni dei batteri per eliminarli (in questo caso quelli che conferiscono la resistenza antibiotica).
- Batteriofagi. Consistono nell’utilizzo dei virus dei batteri, detti, appunto, fagi, per colpire selettivamente determinati ceppi di batteri multiresistenti e lasciare inalterata la restante normale flora batterica.
Perché i vaccini sono importanti per combattere la resistenza antimicrobica?
I vaccini sono considerati l’approccio principale per limitare i danni della crescente resistenza antimicrobica dei “superbugs”. In primis, i vaccini limitano la diffusione dei batteri resistenti agli antibiotici, prevenendo l’infezione dei soggetti vaccinati. In questo modo si evita l’utilizzo di antibiotici e quindi l’accelerazione dello sviluppo della resistenza. Poiché lo sviluppo di nuove vaccinazioni è prioritario, ma comunque lungo, nel frattempo è importante intensificare la somministrazione di vaccinazioni già esistenti alla popolazione mondiale. Per esempio, l’Organizzazione Mondiale della Sanità stima che se ogni bambino del mondo ricevesse il vaccino disponibile contro il batterio Streptococcus pneumoniae, responsabile della tipica faringite con placche, si eviterebbero circa 11 milioni di giorni totali di utilizzo di antibiotici l’anno.
Un altro punto importante riguarda lo sviluppo della resistenza ai vaccini. Rispetto agli antimicrobici, i microorganismi sviluppano una resistenza contro i vaccini molto più lentamente. Questo perché agiscono in maniera profilattica e inoltre inducono una risposta immunitaria contro più strutture del batterio o del microorganismo. è quindi statisticamente meno probabile queste strutture mutino tutte senza comportare degli svantaggi per il microorganismo.
Conclusioni
L’umanità ha fatto affidamento per un secolo sull’uso degli antimicrobici, in particolare degli antibiotici, un pilastro che si sta indebolendo a causa dell’inevitabile sviluppo della resistenza da parte dei microorganismi. È necessaria un’azione congiunta dei governi e delle organizzazioni mondiali per rispondere velocemente con strategie concrete a questa problematica.
Bibliografia: fonti e note
- Tagliabue A, Rappuoli R (2018) Changing priorities in vaccinology: Antibiotic resistance moving to the top. Front. Immunol. 9:1068
- MacLean RC, Millan AS (2019) The evolution of antibiotic resistance. Science (80- ) 365:1082–1083
- Antimicrobial resistance. https://www.who.int/news-room/fact-sheets/detail/antimicrobial-resistance. Accessed: 2020-07-19
- Kennedy DA, Read AF. Why does drug resistance readily evolve but vaccine resistance does not? Proc R Soc Lond B Biol Sci. 2017;284:20162562
- Why is vaccination important for addressing antibiotic resistance? https://www.who.int/news-room/q-a-detail/why-is-vaccination-important-for-addressing-antibiotic-resistance. Accessed: 2020-07-19