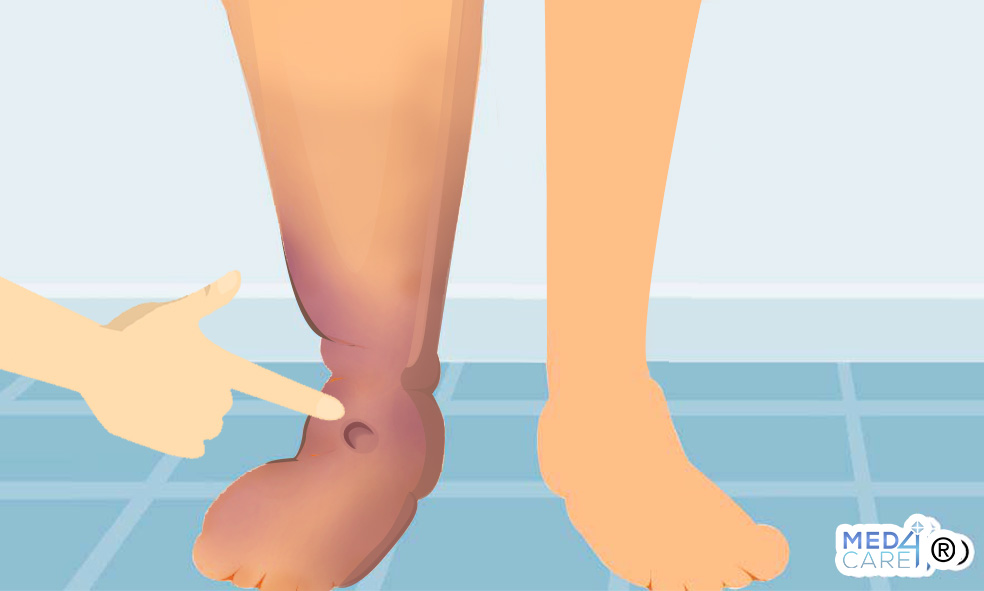
Per edema si intende un accumulo di liquidi nello spazio interstiziale dei tessuti del corpo, che può causare gonfiore e aumento del volume degli arti o della zona coinvolta.
Non è considerabile come una condizione medica a sé stante, bensì come un sintomo di una patologia che influisce sulla corretta gestione dei liquidi corporei.
Vediamo quali possono essere le cause sottostanti e quali sono i trattamenti disponibili per chi soffre di questa condizione.
Quanto è frequente l’edema? Epidemiologia
L’incidenza dell’edema dipende dalla causa sottostante.
Questo disturbo può verificarsi a qualsiasi età e in entrambi i sessi, ma è più comune nelle persone anziane, specialmente nella zona delle gambe, in quanto con l’avanzamento dell’età si manifestano più frequentemente problemi circolatori a causa di una diminuzione della funzionalità cardiaca.
Può anche verificarsi durante la gravidanza, per via dei cambiamenti ormonali e dell’aumento del volume di sangue nel corpo della donna.
Quali sono le cause dell’edema? Eziologia
Le cause di edema possono essere riscontrate in diversi fattori e condizioni mediche, tra cui:
- Insufficienza cardiaca: il cuore non riesce a pompare in modo efficace per soddisfare le esigenze del corpo e questo può generare un accumulo di fluidi nei tessuti, in particolare negli arti inferiori, poiché il sangue ha difficoltà a risalire dalle gambe al muscolo cardiaco.
- Malattie renali: possono impedire ai reni di filtrare il sangue in modo efficace, causando un accumulo di liquidi.
- Malattie del fegato: quest’organo è responsabile della produzione di proteine che aiutano a mantenere il liquido nei vasi sanguigni. Quando non funziona correttamente può manifestarsi l’edema.
- Trombosi venosa profonda: si verifica quando si forma un coagulo di sangue in una vena profonda (solitamente nelle gambe) a causa di una ridotta circolazione sanguigna, di una lesione vascolare o di fattori di rischio come l’obesità, la gravidanza o il fumo.
- Linfedema: è relativamente raro e sopraggiunge quando il sistema linfatico non funziona correttamente, impedendo il drenaggio dei fluidi dai tessuti. Le cause includono infezioni, malattie autoimmuni, interventi chirurgici o radioterapia.
- Allergie: alcune reazioni allergiche, come l’orticaria o lo shock anafilattico, possono provocare un accumulo di liquido nei tessuti.
- Traumi o lesioni: un infortunio, come una frattura o una contusione, possono causare danni ai vasi sanguigni o al sistema linfatico con conseguenti difficoltà nello smaltimento dei liquidi in eccesso.
- Infezioni: quelle del tratto urinario o dentali possono essere responsabili di infiammazione e aumento della produzione di liquido.
- Farmaci: gli antinfiammatori non steroidei (FANS), i medicinali per la pressione sanguigna, per il diabete o per il controllo delle nascite possono provocare l’edema come effetto collaterale.
- Stile di vita: ad esempio se si rimane seduti o in piedi per lungo tempo, si assume un’eccessiva quantità di sale o si è in sovrappeso.
Quali sono i sintomi associati all’edema? Sintomatologia
L’edema può manifestarsi assieme ad altri sintomi associati che dipendono dalla causa sottostante e dall’area del corpo interessata. In alcuni casi può essere asintomatico o causare manifestazioni lievi, mentre in altri può essere grave e con conseguenze invalidanti o pericolose per la vita.
È possibile avere:
- Gonfiore: è il sintomo principale e può colpire le gambe, le caviglie, i piedi, il viso, le mani o l’addome.
- Aumento del peso corporeo: si può riscontrare un aumento del peso dovuto al mancato smaltimento dei liquidi, soprattutto se si manifesta nelle gambe o nell’addome.
- Sensazione di pesantezza: negli arti inferiori ad esempio può causare una sensazione di fatica o di difficoltà nel camminare.
- Dolore: si verifica in particolar modo se la condizione è causata da un trauma o da una lesione.
- Limitazione dei movimenti: il gonfiore e l’eventuale dolore possono rendere difficili i movimenti nella zona coinvolta.
- Pelle tesa e lucida: questa condizione si verifica se l’edema è molto esteso o interessa una zona particolarmente sensibile, come il viso.
- Difficoltà respiratorie: l’edema polmonare può causare respiro affannoso o senso di oppressione al petto.
- Diminuzione della diuresi: in alcune condizioni, come nel caso di sindrome nefrosica, può essere accompagnato da una diminuzione della produzione di urina.
Diagnosi di edema
Per avere una diagnosi accurata di edema è opportuno rivolgersi a un linfologo, lo specialista che si occupa di disturbi del sistema linfatico. Il medico svolgerà una visita approfondita strutturata in diverse fasi, che comprendono un primo colloquio anamnestico, un esame fisico della zona colpita e diversi esami diagnostici.
Anamnesi
È la fase iniziale della diagnosi e consiste nell’analisi approfondita della storia medica e dei sintomi del paziente tramite informazioni ricavate da alcune domande riguardanti:
- Sintomi: ovvero quali sintomi sono presenti e se sono riscontrabili dei cambiamenti nella zona colpita, come un’alterazione della texture o del colore della pelle.
- Storia medica: in particolare se si sono verificati episodi di insufficienza cardiaca, problemi renali o epatici.
- Storia familiare: il medico si informerà su quali malattie sono presenti nella storia familiare del paziente.
Esame obiettivo
L’esame obiettivo per l’edema si svolge con una valutazione fisica della zona colpita. Il medico può eseguire le seguenti procedure:
- Osservazione visiva: verifica la presenza di gonfiore, la forma, il colore e la consistenza dell’area colpita dall’edema.
- Palpazione: esamina la consistenza, la presenza di dolore e la temperatura della pelle.
- Valutazione dei movimenti: valuta la capacità del paziente di muovere la parte del corpo interessata e se ci sono eventuali limitazioni.
- Pressione: esercitando una leggera pressione sulla zona, può rilevare eventuali depressioni o fossette della pelle e valutare la profondità dell’edema.
- Valutazione dei segni vitali: pressione sanguigna, frequenza cardiaca e respiratoria possono indicare la presenza di complicazioni.
- Misurazione della circonferenza delle gambe e delle caviglie: valuta la gravità della condizione misurando la circonferenza della zona colpita dal disturbo.
Esami di laboratorio
Gli esami di laboratorio per l’edema aiutano a identificare la causa sottostante al disturbo e a monitorare la risposta al trattamento. I più utilizzati sono:
- Emocromo completo: per valutare la presenza di anemia, che può causare un accumulo di liquidi soprattutto nelle gambe.
- Profilo renale: si tratta di un gruppo di test che esamina la funzionalità renale identificando eventuali disfunzioni che possono causare l’edema.
- Albumina sierica: è una proteina prodotta dal fegato che aiuta a mantenere il liquido nei vasi sanguigni. Un basso livello può indicare un’insufficienza epatica o renale.
- Elettroliti sierici: il sodio, il potassio e il cloro sono importanti per la regolazione dell’equilibrio dei fluidi. Livelli alterati possono favorire l’accumulo nei tessuti.
- Esami delle urine: ne valuta i componenti, la presenza di proteine, glucosio, sangue e nitriti, utili a verificare la funzionalità renale.
- Prova di funzionalità tiroidea: le disfunzioni della ghiandola possono causare edema, soprattutto nelle gambe.
- Livelli di proteine plasmatiche: identificano eventuali disfunzioni del sistema immunitario o delle funzioni epatiche.
Esami strumentali
Ricreano immagini dettagliate dell’interno del corpo e sono utilizzati per individuare la causa sottostante e l’estensione del gonfiore. Comprendono:
- Ecografia: identifica la presenza di un coagulo di sangue (trombosi venosa profonda) o di un blocco del flusso linfatico.
- Radiografia: valuta un eventuale insufficienza cardiaca o patologia polmonare, possibili responsabili di edema.
- Tomografia computerizzata: serve a individuare un tumore o un’infiammazione che potrebbero causare un accumulo di liquidi nei tessuti.
- Risonanza magnetica: anche in questo caso è utile a rilevare un tumore o un’infiammazione.
- Venografia: osserva la presenza di un coagulo di sangue.
- Linfografia: verifica se vi sia un blocco nel flusso linfatico.
Trattamento per l’edema
Il trattamento dell’edema dipende dalla causa sottostante e può includere diverse terapie, come ad esempio quella farmacologica per l’eliminazione dei liquidi in eccesso, quella dietetica per tenere sotto controllo i fluidi del corpo, o quella chirurgica in casi molto gravi.
Terapia farmacologica
Prevede l’utilizzo di diuretici che aiutano a eliminare il liquido in eccesso attraverso l’urina per una varietà di condizioni, tra cui l’insufficienza cardiaca, renale, epatica e altre cause che provocano la ritenzione di liquidi. Si può optare per diversi tipi di farmaci, come ad esempio:
- Tiazidici: agiscono sul tubulo renale per ridurre l’assorbimento di sodio e di altri minerali. Tra questi troviamo l’idroclorotiazide.
- Diuretici dell’ansa: operano sul tratto di Henle del tubulo renale riducendo la quantità di sodio e acqua, come la furosemide.
- Risparmiatori di potassio: intervengono sui reni per aumentare l’eliminazione di acqua e sodio, ma con il vantaggio di conservare il potassio nel corpo. Un esempio è lo spironolattone.
In alcuni casi il medico può prescrivere una combinazione di questi farmaci per ottenere un effetto sinergico e modificare la dose o il tipo di diuretico in base alla risposta del paziente. La terapia può richiedere alcune settimane per essere efficace, ma è importante seguirne le istruzioni, poiché il sovradosaggio può causare effetti collaterali come la disidratazione e la carenza di minerali. Inoltre può aumentare il rischio di altri problemi di salute, come la disfunzione renale o l’ipotensione.
Compressione
La compressione della zona interessata (in particolare delle gambe) aiuta a migliorare la circolazione sanguigna e linfatica e a ridurre il gonfiore, oltre a prevenire la formazione di ulcere associate alla condizione. Consiste nell’utilizzo di:
- Calze a compressione: esercitano una pressione graduata, che è più forte sulla caviglia e diminuisce gradualmente nella zona superiore, aiutando a spingere il liquido verso l’alto. Sono disponibili in diverse misure e pressioni.
- Bendaggi: sono costituiti da una serie di strati di bende elastiche che avvolgono saldamente l’arto e agiscono come le precedenti.
Tuttavia queste soluzioni non sono adatte a tutti i pazienti: ad esempio le persone con problemi di circolazione arteriosa o con neuropatia periferica potrebbero non essere in grado di tollerarle. Inoltre la complementare assunzione di farmaci anticoagulanti può aumentare il rischio di sanguinamento.
Terapia dietetica
La terapia dietetica si concentra sulle forme di edema che sono causate dalla ritenzione di liquidi. Viene personalizzata in base alle necessità del paziente e mira al bilanciamento di:
- Sodio: la riduzione della sua assunzione è una delle strategie più importanti. Questo minerale si trova in molti alimenti, in particolare nei cibi processati, nei salumi, nei formaggi, nelle salse e nei condimenti. Solitamente la dose consigliata dovrebbe essere meno di 2 grammi al giorno.
- Potassio: il suo apporto aiuta a bilanciare i fluidi nel corpo. I cibi che ne contengono in quantità elevata includono banane, kiwi, avocado, patate, spinaci, fagioli e pesce.
Trattamento della causa sottostante
È fondamentale per risolvere il problema e può includere diverse terapie per le differenti patologie:
- Insufficienza cardiaca: prevede l’utilizzo di farmaci per migliorare la funzionalità del cuore (come i beta-bloccanti e i vasodilatatori) o per il controllo della pressione sanguigna.
- Trombosi venosa profonda: vengono impiegati farmaci anticoagulanti per prevenire la formazione di coaguli di sangue e ridurre il gonfiore.
- Insufficienza renale: in questi casi, il trattamento prevede dei farmaci per ridurre l’infiammazione e la pressione sanguigna.
- Insufficienza epatica: vengono prescritti farmaci per il controllo dei sintomi e la gestione delle complicazioni, come l’ascite (accumulo di liquido nella cavità addominale).
- Malattia autoimmune: in caso di artrite reumatoide o malattie del tessuto connettivo, vengono somministrati immunosoppressori o antinfiammatori non steroidei (FANS) per ridurre l’infiammazione e il gonfiore.
Inoltre il paziente potrebbe essere invitato a modificare il proprio stile di vita, ad esempio attraverso lo svolgimento di esercizio fisico regolare e la riduzione dell’assunzione di sale nella dieta.
Chirurgia
Può essere un’opzione considerabile solo quando altri trattamenti non sono efficaci o quando il beneficio potenziale dell’intervento chirurgico supera i rischi, come in caso di:
- blocco nel sistema linfatico: in questo caso si rimuove il tessuto linfatico danneggiato o lo si ricostruisce attraverso l’uso di tecniche come il trapianto di linfonodi o il linfodrenaggio.
- Compressione del sistema venoso profondo.
- Coagulo di sangue: in alcuni casi può essere necessario rimuovere i coaguli tramite una trombectomia o uno stent venoso per aprire il lume del vaso sanguigno bloccato.
Edema: informazioni importanti
L’edema consiste nell’accumulo di liquidi corporei in determinate zone del corpo. Può essere causato da molti fattori diversi, tra cui malattie cardiovascolari, insufficienza renale, insufficienza epatica e altre condizioni che influenzano il sistema linfatico.
È importante che il paziente si sottoponga a una valutazione medica accurata per identificare la causa sottostante e per determinare il trattamento più appropriato, che può includere l’utilizzo di farmaci, la compressione dell’arto e, in casi più gravi, l’intervento chirurgico.
L’adozione di uno stile di vita sano che prevede una dieta equilibrata, l’esercizio fisico regolare e il mantenimento di un peso adeguato, può aiutare a prevenire il problema e migliorare la salute generale.